麻酔現象とは?
我々の研究室では現在、「麻酔」という現象について研究を行っている。麻酔というと、歯の治療の際に打たれる注射をまずは思い浮かべるであろう。大きな手術をした人であれば、静脈注射が行われるとともに眠くなり、目が覚めた時には手術が終了していたという経験を持っているだろう。このように麻酔という現象は痛みがなくなること、そして意識がなくなることであり、、「麻酔科学」はこれら鎮痛と意識喪失を達成することを目的とした学問である。
麻酔についてその歴史を簡単に見ていくと、麻酔の始まりは祈祷師による悪魔祓いが最初と言われている。その後、ヒヨスや阿片、大麻といった植物から作られた生薬(きぐすり)の使用(図1)や、患部の冷却、頸動脈圧迫により痛みを取り除き、手術が行われていた。患部冷却法については、ナポレオン時代、極寒地で負傷兵を処置する際に見つけられたものである。もちろん、アルコールの飲用による痛みの除去もあった。ワインが主で、大量に飲ませて鎮痛効果を、昏迷状態に陥るまで飲ませて手術をしていた。

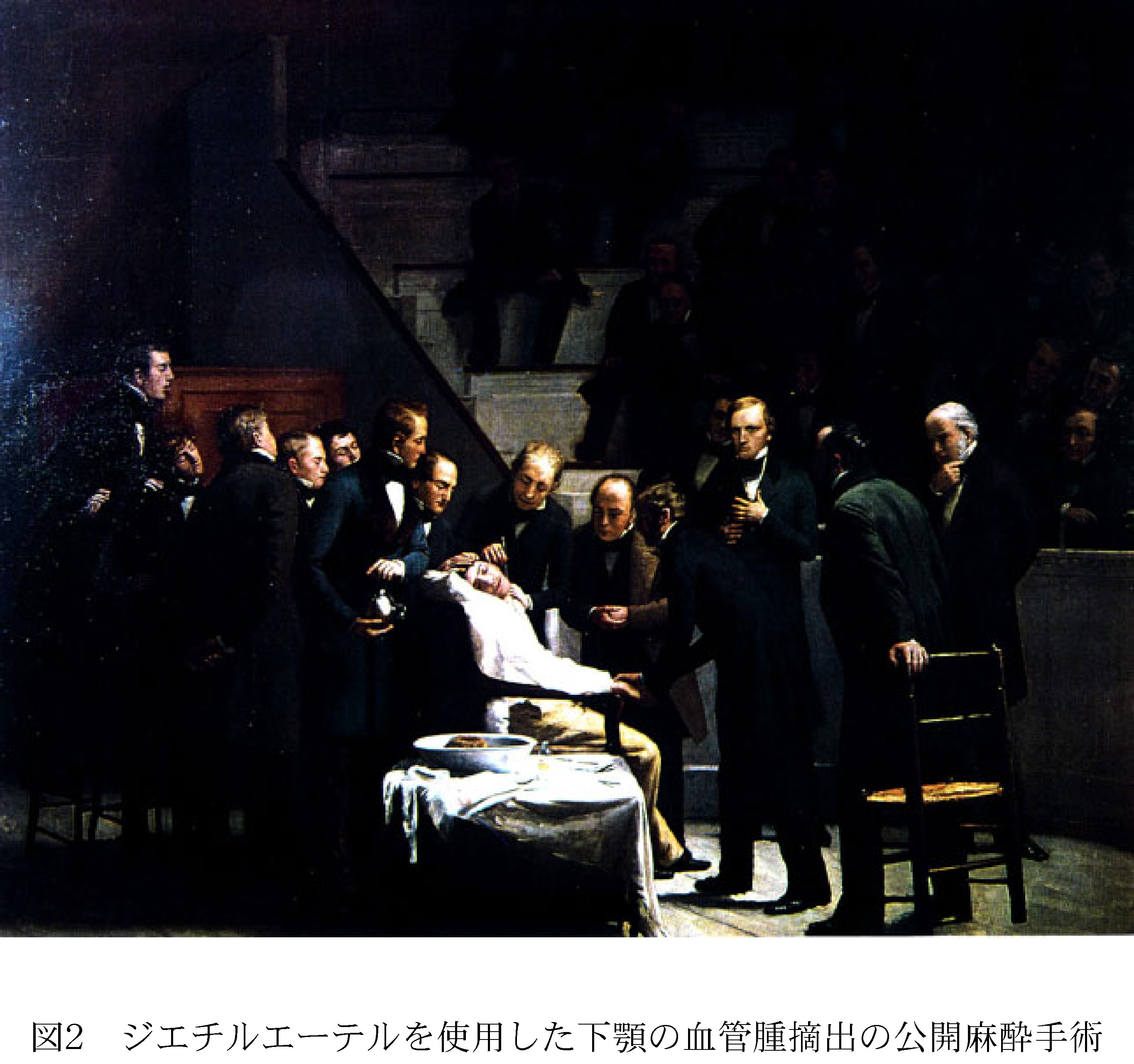
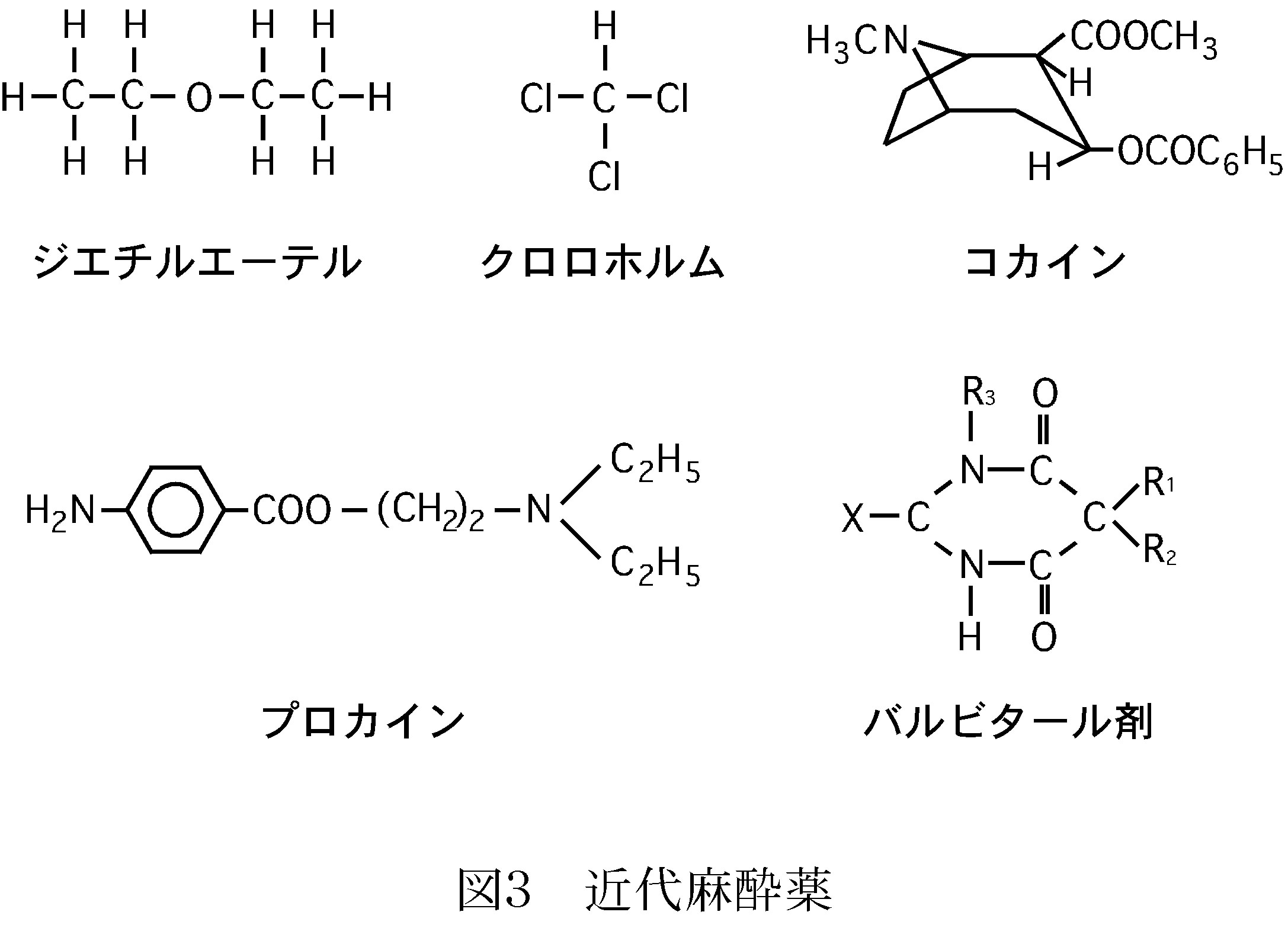
19世紀に入り、Mortonによりジエチルエーテルを使用した下顎の血管腫摘出の公開麻酔手術(図2)がきっかけとなって、次々と有機化合物が麻酔薬として使われるようになった。クロロホルムは出産時に、コカインやこれに代わるプロカインは局所麻酔として、そしてバルビタール剤は静脈麻酔として使われた。当時、出産の痛みは神が与えたものという教会側の主張があったが、Victoria女王が出産時にクロロホルムを使用したことで、認められたといういきさつがある。また、1861年の南北戦争では北がジエチルエーテル、南はクロロホルムが使用された。この19世紀から20世紀初頭はジエチルエーテルとクロロホルムが主要な麻酔薬だったが、ジエチルエーテルは強い刺激臭があること、クロロホルムは使用後肝臓に障害を引き起こすことから、より安全な麻酔薬が求められた。
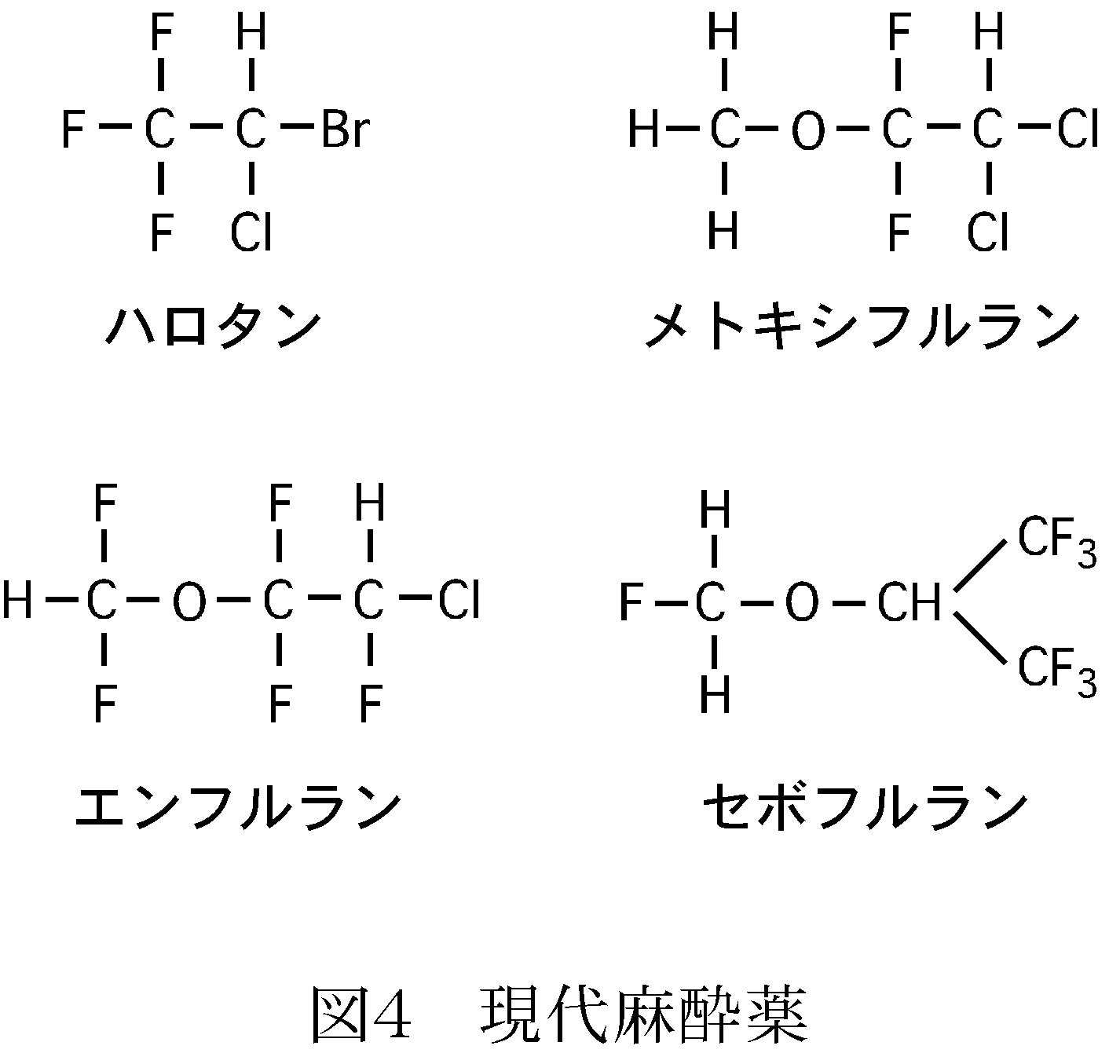
第二次大戦後にフッ素や塩素、臭素といったハロゲン元素を炭素に組み込んだハロタンやメトキシフルラン、エンフルラン、セボフルラランといった麻酔薬が登場した。現在はセボフルランが主に使われている。
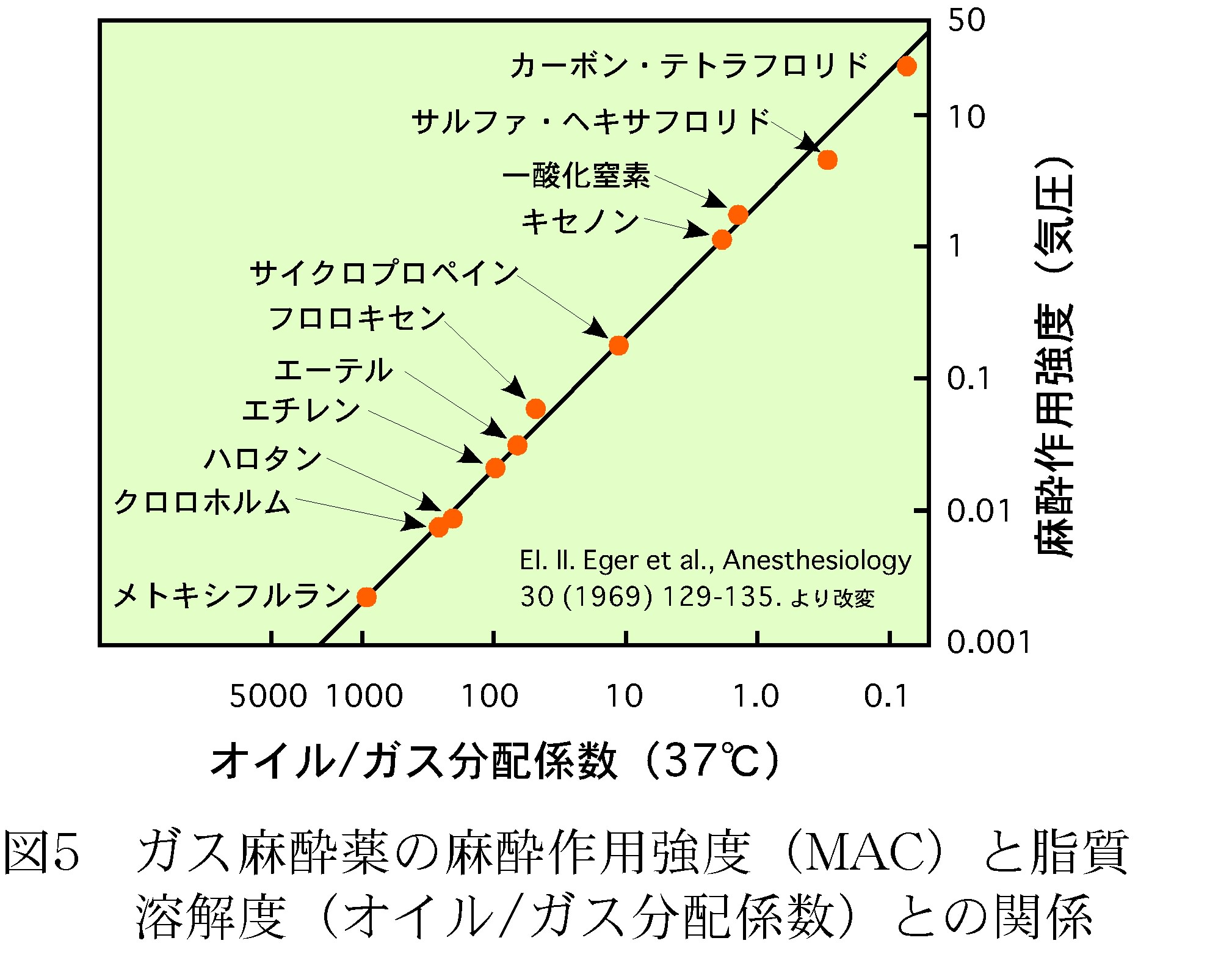
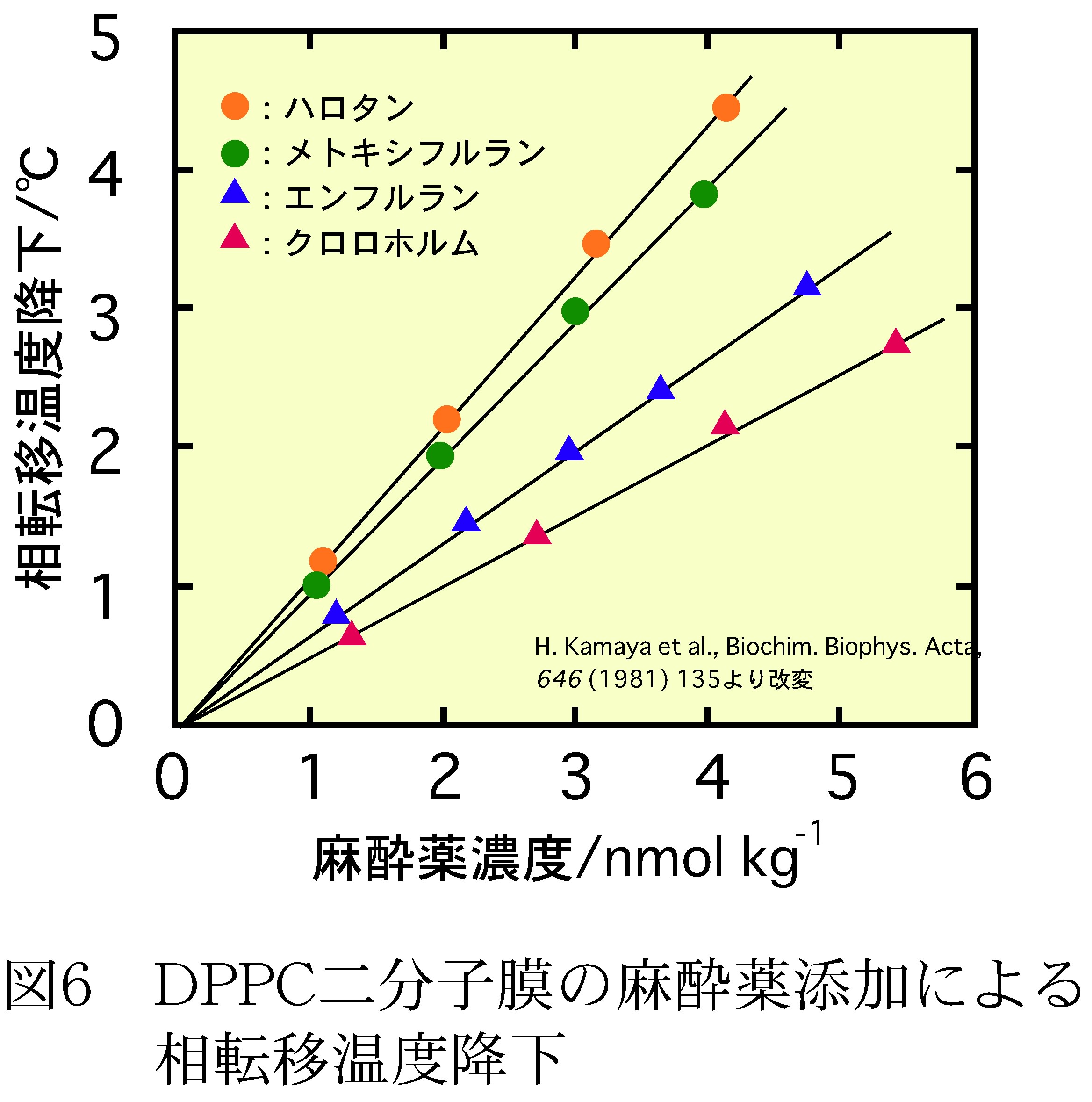
このように臨床的な立場から始まった麻酔科学であるが、どのように麻酔が発現するのか、その発現機構については、これまで次のような流れがあった。まず、出発点となったのが、1901年、およそ100年程前に出されたMeyer-Overton法則である。図5はオリーブ油に対する麻酔薬の溶解度と麻酔の作用強度(濃度)との関係を表したもので、オリーブ油に溶けやすい麻酔薬ほど、低い濃度で麻酔効果が現れているのが分かる。これから、麻酔薬が脂質部に溶解し、その濃度が一定以上になった時、麻酔効果が現れるとした。また、図6はモデル生体膜であるDPPC二分子膜に麻酔薬を作用させた時の相転移温度の減少度を表したもので、麻酔薬の濃度が高いほど転移温度大きくが減少していることが分かる。この原因は、麻酔薬が二分子膜の脂質部に侵入してこれを乱すためと考えられ、Meyer-Overton法則を支持するものであった。このような結果から、生体膜には麻酔薬に対する特別なサイトは存在せず、麻酔薬により細胞機能が全体的に抑制され、イオン流出入をも含めた膜機能が阻害されることによる信号伝達阻害が麻酔の作用機構であるとする「非特異説」が提唱された。
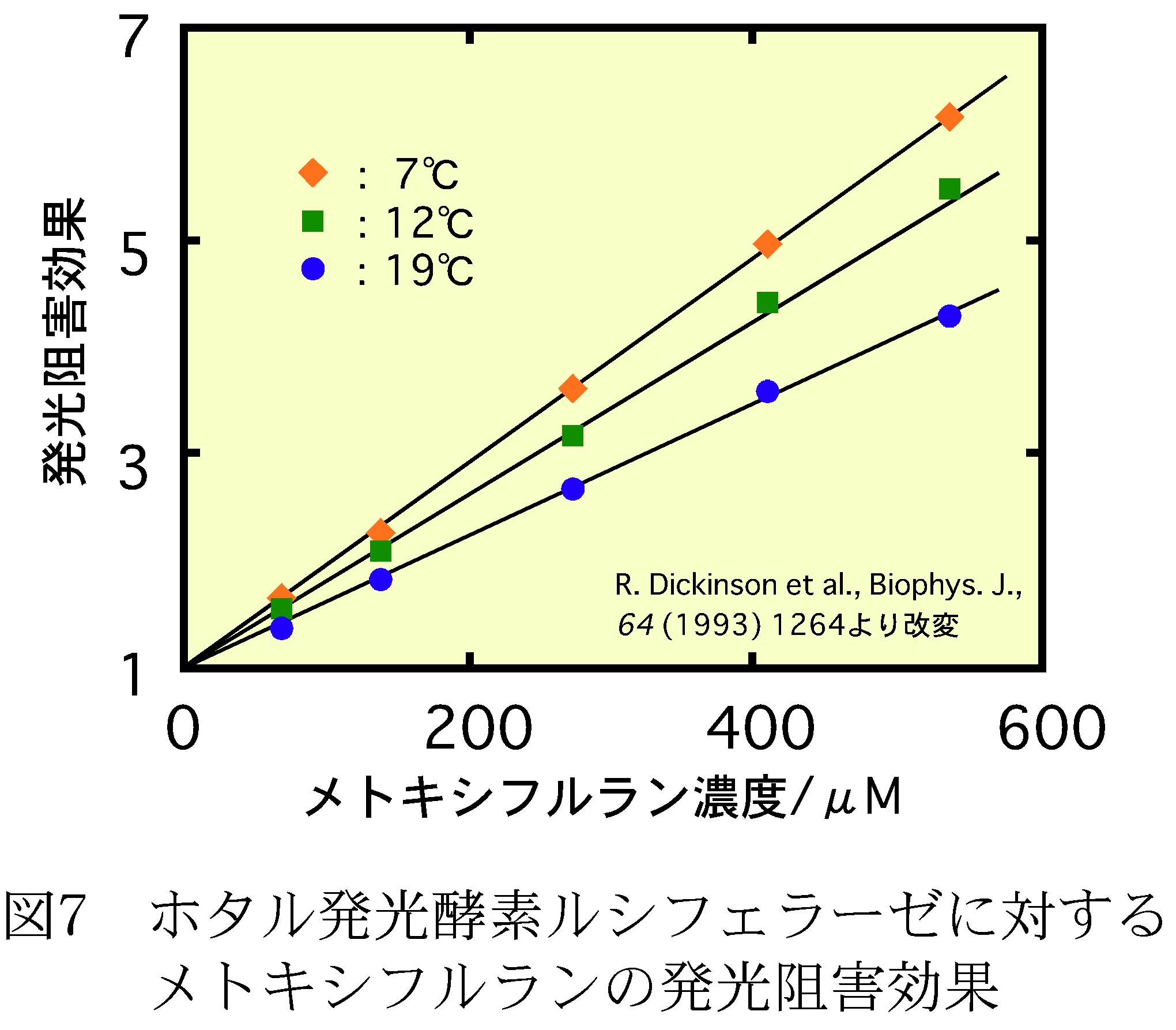
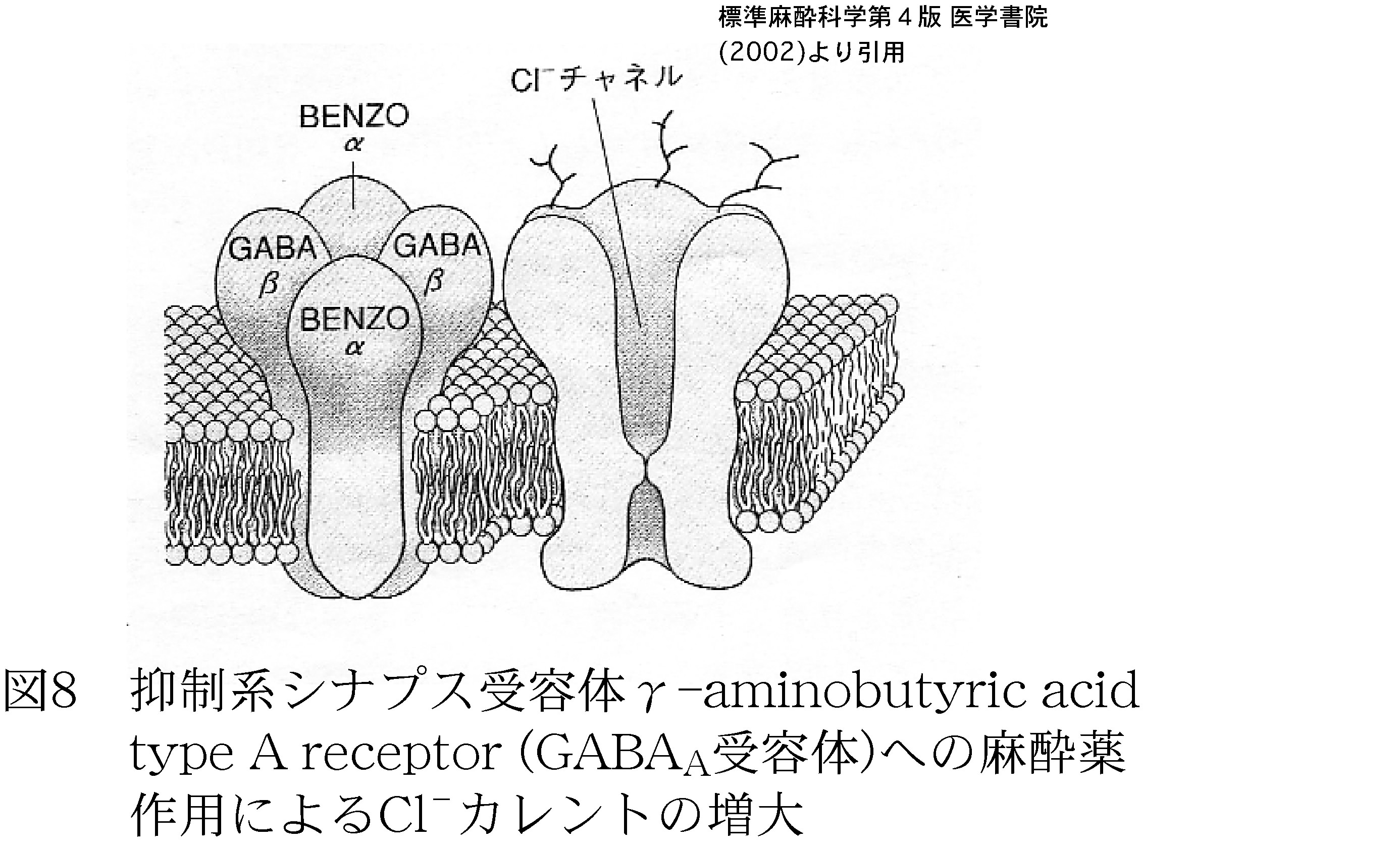
これに対して、タンパク質への麻酔薬の直接作用という観点からも研究が多く行われている。図7は、ホタルの発光酵素ルシフェラーゼに麻酔薬のメトキシフルランを作用させた時の発光阻害効果を表したもので、メトキシフルランの濃度が高いほど阻害度が大きいということが分かる。これから、麻酔薬がタンパク質に直接作用して麻酔効果が現れるとした。現在最も注目されている作用部位は、神経細胞の接合部にある抑制系シナプス受容体(GABAA受容体、図8)である。多くの麻酔薬が臨床濃度でこの受容体の構造を変化させ、麻酔状態をもたらすという報告が出されている。このような結果から、麻酔薬が膜タンパク質に直接結合して、その機能が低下するのが麻酔の発現機構であるとする「特異説」がもう一つの流れとして続いている。
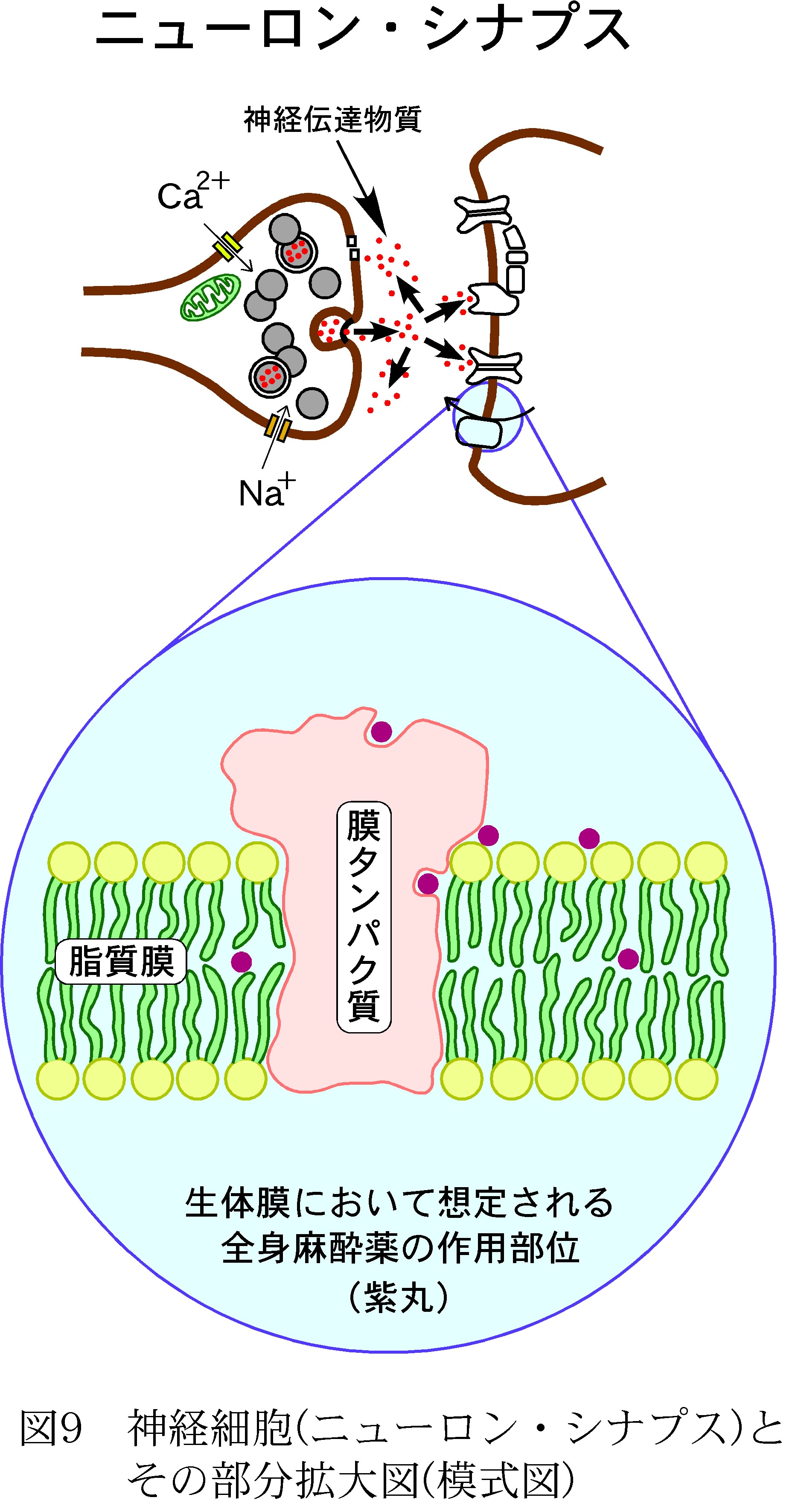
このようにMeyer-Overton法則が発端となった麻酔の発現機構は、「非特異説」と「特異説」とが対立しており、統一的な見解は出されていないのが現状である。麻酔薬の作用場所がこのように神経細胞の接合部、ニューロンシナプスにあることについては、これまでの研究から大方の意見が一致している。それでは実際にどの部位に作用しているのかを考えてみると、図9はニューロンシナプスを拡大したものであるが、紫色の丸で示したように、脂質膜やタンパク質の表面であるとか、これらの境界部、場合によっては内部であるとか、その可能性は数多くあることがわかる。実際、それぞれの部位に作用しているという実験結果も得られているが、本当に特定の作用部位が存在するのだろうか?
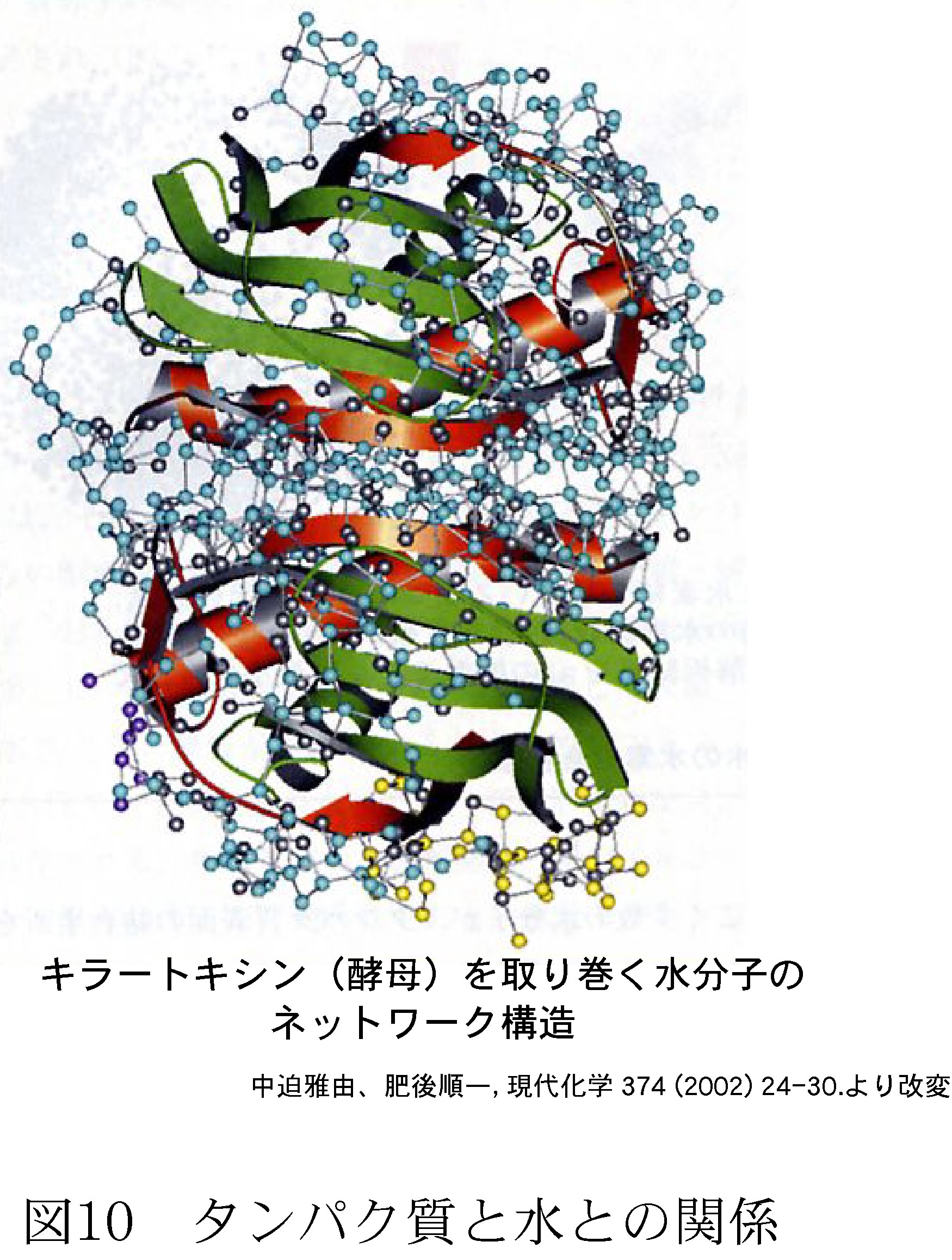
本来、生物体はその大部分が水であり、基本構成である生体膜は、水との共存により初めて、保持され、その機能を発現する。図10はキラートキシンというタンパク質の構造解析結果である。タンパク質の結晶構造解析は数多く行われているが、このように水を含めた構造解析はほとんど行われていなかった。このようにタンパク質を水分子が網目状に覆い、水のネットワーク構造が形成されていることが分かる。脂質膜につついても、その親水部に水のネットワークを取り込むことで、膜構造を維持することができる。つまり、水はタンパク質や脂質膜の構造の安定性を確保する上で大きな役割を果たしている。
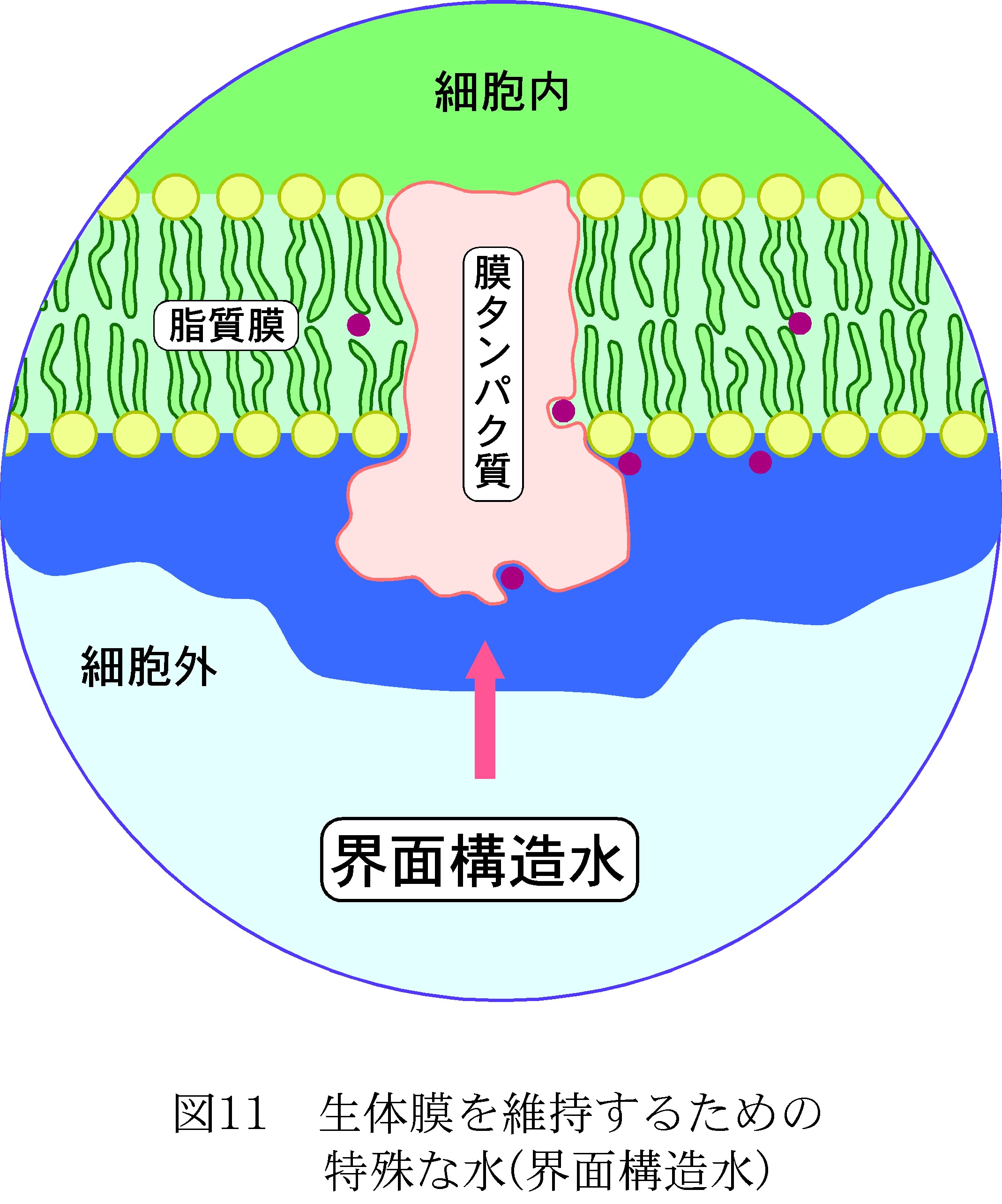
これに対して、麻酔薬の分子としての特徴は、(1)共通した構造を持たないこと(図3)、(2)分子内に親水性と疎水性両方の性質を持っていること、(3)水分子と協力して水和物、麻酔分子を取り囲む包接化合物を形成すること、が挙げられる。これら生体膜及び麻酔薬の特徴から類推すると、麻酔薬は脂質膜やタンパク質に直接作用するのではなく、むしろそれらの界面に作用しているのではないかと考えることができる。この界面には体液、つまり水があるが、普通の水ではなく、「界面構造水」と呼ばれる、上記で述べた生体膜を維持するために特殊な形をした水がある(図11)ことから、我々は生体膜と麻酔薬に共通する「水分子」が麻酔発現に深く関わっていると考えている。
このように麻酔現象を「水」と関連づけて明らかにすべく、我々の研究室では「生体膜-麻酔分子間の麻酔発現機構の解明」というテーマで
(1)水晶振動子を使用した脂質単分子膜の吸着特性
(2)脂質単分子膜/水界面の界面電気伝導機構
(3)水に溶解した麻酔薬の活量の温度依存性
の3つに分けて研究を進めている。
参考文献
(1) 標準麻酔科学 第4版 吉村 望ら 医学書院 2002
(2) 麻酔科学 第10版 兵頭 正義ら KINPODO 2001
(3) 麻酔の作用機序 上田 一作 真興交易(株)医書出版部 2006
(4) 生体膜のダイナミクス 八田 一郎ら 共立出版株式会社 2000
(5) 水と生命 永山 國昭 共立出版株式会社 2000
(6) 生体コロイド 嶋林 三郎ら 廣川書店 1990
戻る











